Por José Manuel Sánchez, Técnico en Ganasalud
Introducción
En los dos primeros artículos de esta serie sobre el dolor vimos que el dolor no siempre significa daño y que puede doler incluso cuando “todo está bien”.
Pero si el problema no está solo en los músculos, las articulaciones o los tejidos… ¿Dónde está realmente?
En esta tercera entrega damos un paso más: vamos a hablar del verdadero órgano del dolor: el cerebro.
Porque, aunque duela la espalda, la rodilla o el cuello, el dolor siempre se produce en el sistema nervioso. Entenderlo nos ayuda a comprender por qué el dolor puede persistir incluso después de que una lesión haya “sanado”.
Es importante resaltar que durante toda la serie de posts sobre dolor, se está utilizando un lenguaje y una explicación más cercana al público general, con el fin de que pueda ser de ayuda para la mayor cantidad de gente posible, de ahí que no estemos entrando en los procesos neurofisiológicos más complejos.
El director de orquesta: el cerebro
El dolor no sale directamente del tejido lesionado, sino que es una respuesta del cerebro ante una posible amenaza.
El sistema nervioso central (SNC) —cerebro y médula espinal— recopila información de todo el cuerpo basándose en:
- Señales de los receptores nerviosos
- Factores emocionales
- Experiencias previas
- Creencias y contexto
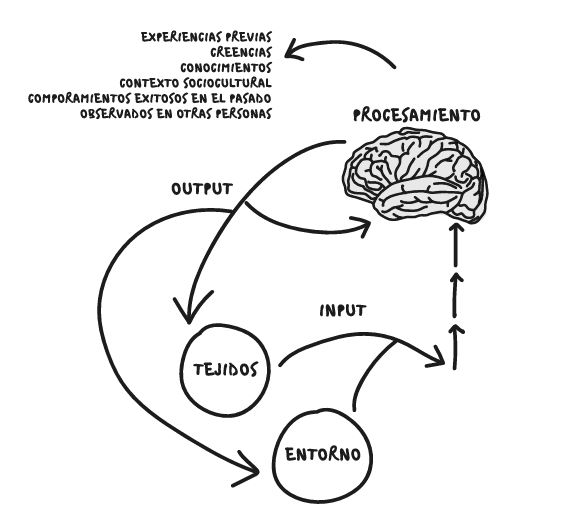
Imagen extraída del libro: Joder, cómo duele de Álvaro Bilbao
Una vez integradas todas esas señales, el cerebro decide si existe peligro.
– Si interpreta que sí, genera dolor para protegerte.
– Si interpreta que no, puede no doler aunque haya daño.
Por eso, como señalan Butler y Moseley (2017) en Explain Pain y como hemos ido mencionando a lo largo de los posts, el dolor no es un medidor de daño, sino una estrategia de defensa del organismo.
Neuroplasticidad: el cerebro cambia con el dolor
Uno de los descubrimientos más fascinantes de la neurociencia es la neuroplasticidad, la capacidad del sistema nervioso para cambiar su estructura y funcionamiento en función de la experiencia.
Desde un prisma positivo es super interesante. Por ejemplo, cuando aprendemos una nueva habilidad, como tocar un instrumento o practicar un deporte, el cerebro reorganiza sus conexiones para hacerlo más eficiente. Del mismo modo, tras una lesión, otras áreas cerebrales pueden asumir funciones perdidas, mostrando una enorme capacidad de adaptación.
Pero, por otro lado, estudios de neuroimagen (por ejemplo, Apkarian et al., 2005) han demostrado que en las personas con dolor crónico se producen cambios en áreas cerebrales como la ínsula, la corteza cingulada y la corteza prefrontal, produciendo que el cerebro “aprende” el dolor, y cuanto más tiempo lleva activado ese circuito, más eficiente se vuelve en producirlo.
En otras palabras:
Cuanto más tiempo duele, más fácil es que duela.
Sensibilización: cuando el sistema de alarma se vuelve hipervigilante
A este fenómeno se le conoce como sensibilización del sistema nervioso.
Es como si la alarma del cuerpo se hubiera vuelto demasiado sensible:
- Como una alarma de coche que suena por el viento.
- Como un detector de humo que salta por el vapor de la ducha.
- Reacciona con dolor ante estímulos que antes no dolían

Autores como Woolf (2011) y Nijs et al. (2021) explican que en la sensibilización central las neuronas que procesan el dolor aumentan su excitabilidad, amplificando la señal aunque el estímulo periférico sea pequeño o inexistente.
De esta forma, el dolor deja de reflejar el estado del tejido y pasa a reflejar el estado del sistema nervioso.
¿Por qué es importante entender esto?
Porque si entendemos que el dolor es procesado principalmente por el sistema nervioso, y que contribuyen múltiples aspectos más allá del tejido, dejamos de perseguir únicamente el daño físico y empezamos a trabajar en la recuperación del sistema de alarma.
Esto incluye:
- Educación en dolor y exposición graduada
- Movimiento progresivo y seguro
- Regulación del estrés y del sueño
- Cuidado de la salud mental (relacionado con los posts anteriores)
- Enfoques activos en lugar de pasivos
Conclusión
El cerebro no inventa el dolor, lo crea con un propósito: protegerte.
Sin embargo, cuando esa protección se mantiene más allá de lo necesario, el dolor se vuelve un problema en sí mismo.
Comprender que el dolor se origina en el sistema nervioso nos abre la puerta a abordarlo de una forma más completa, humana y efectiva.
En el próximo artículo hablaremos de cómo el miedo, la atención y las creencias influyen directamente en la persistencia del dolor, y por qué “lo que piensas” sobre tu cuerpo puede ser tan importante como lo que haces con él.
Referencias
- Apkarian, A. V., Bushnell, M. C., Treede, R. D., & Zubieta, J. K. (2005). Human brain mechanisms of pain perception and regulation in health and disease. European Journal of Pain, 9(4), 463–484.
- Bilbao, Á. (2022). ¡Joder, cómo duele! Descubre por qué te duele y aprende a aliviar el dolor. Barcelona: Plataforma Editorial.
- Butler, D. S., & Moseley, L. G. (2017). Explain Pain (2nd ed.). Noigroup Publications.
- Goicoechea, A. (2023). El dolor crónico no es para siempre. Vergara.
- Nijs, J., et al. (2021). Maladaptive neuroplasticity in chronic pain: mechanisms, assessment, and treatment. Pain Physician, 24(2), 135–150.
- Woolf, C. J. (2011). Central sensitization: Implications for the diagnosis and treatment of pain. Pain, 152(3 Suppl), S2–S15.






Leave A Comment